妊娠期高血压疾病
这是考试重点啊啊啊!
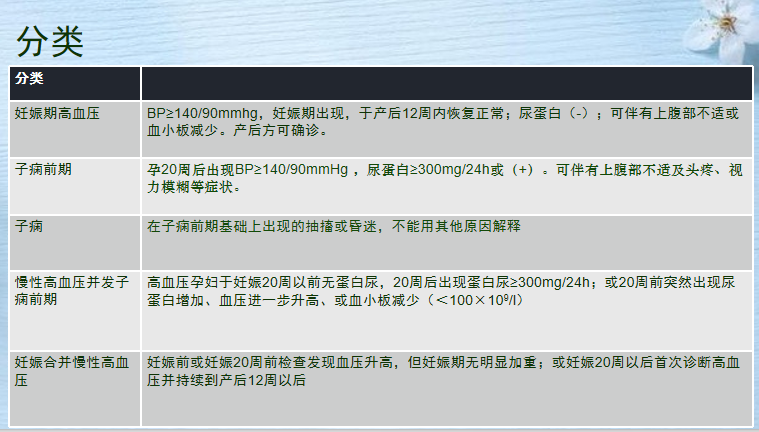
定义
- 这是一组疾病
- 包括妊娠期高血压、子痫前期、子痫、慢性高血压并发子痫前期及妊娠合并慢性高血压
- 妊娠期特有:妊娠期高血压、子痫前期、子痫
- 多发生于妊娠20周后,以高血压、蛋白尿为主要特征,可伴全身多器官功能损害或功能衰竭,严重者可出现抽搐、昏迷、甚至死亡
50%妊娠期高血压会发展成子痫前期
流病
(不重要)
(请背!!!!!)
分类
——重度子痫前期可有如下任一表现
- 收缩压≥160mmHg,或舒张压≥110mmHg
- 24小时尿蛋白≥ 5g
- 血清肌酐升高
- 少尿,24小时尿<500ml
- 肺水肿
- 微血管性溶血
- 血小板减少
- 肝细胞功能障碍(血清转氨酶——AST、ALT升高)
- 胎儿生长受限或羊水过少
- 症状提示显著的末梢器官受累(头痛、视觉障碍、上腹部或右上腹部痛)
- 脑血管意外
- 凝血功能障碍
- 抽搐
高危因素
- 子痫前期病史、子痫前期家族史、妊娠期高血压病史或家族史
- 孕妇年龄大于40岁,妊娠间隔时间≥10年,孕早期收缩压≥130或舒张压≥ 80mmHg,初次产检BMI ≥ 35
- 慢性高血压、慢性肾炎、抗磷脂抗体阳性、糖尿病
- 首次怀孕,多胎妊娠,羊水过多,营养不良
病因

子宫螺旋小动脉重铸不足
- 胎盘滋养细胞侵入子宫蜕膜的两个时期
受精卵着床、种植
血管重铸(发生在14-16周) - 螺旋动脉总面积升高4-6倍
- 子痫前期/子痫患者的血管螺旋
动脉总面积减少40%,
胎盘灌注不足。
炎症免疫过度激活
- 蜕膜自然杀伤细胞、巨噬细胞数量、表型功能异常----胎盘浅着床
- Th1/Th2向Th1漂移-----使母体对胚胎免疫耐受降低

遗传因素
- 母系
血缘关系风险增高
母亲子痫前期,子代风险升高
单卵双胎高于双卵双胎 - 父系
父系遗传,如胎儿染色体异常或完全性葡萄胎
更换性伴侣后,风险发生改变
营养缺乏
低蛋白血症、钙、锌等缺乏---血管平滑肌细胞收缩
维生素E,维生素C缺乏----磷脂过氧化---血管内皮细胞受损
病理生理
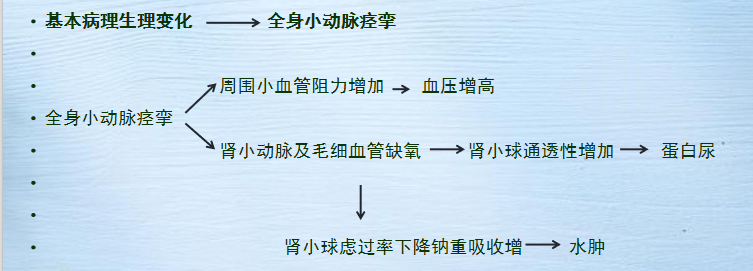
(第一句加粗请一定记住)
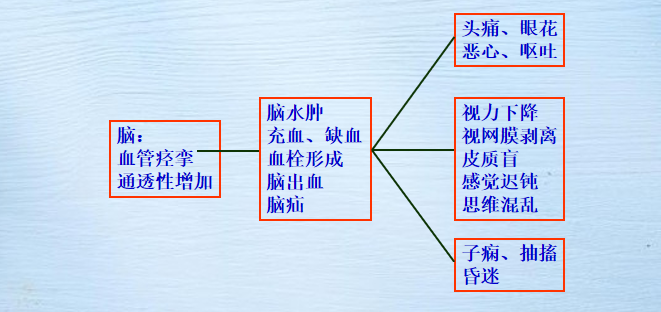
脑
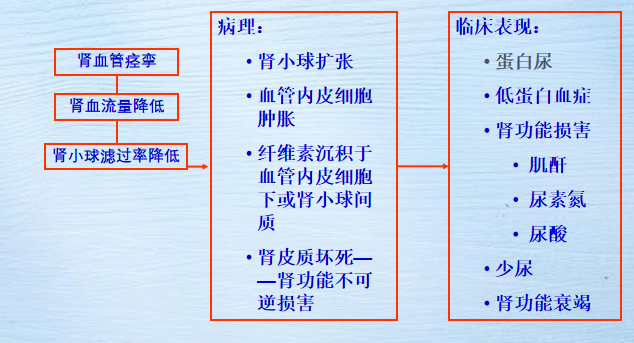
肾(最主要的)
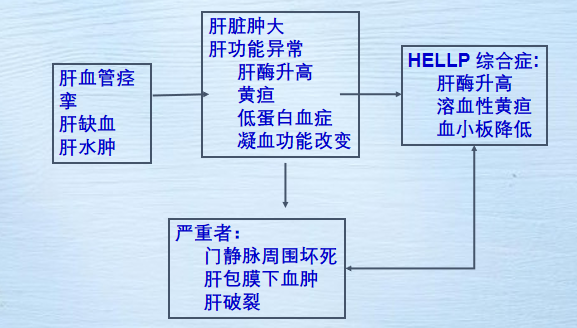
肝脏
心血管
血液系统
➢ 血容量相对不足
➢ 贫血
➢ 血小板减少
- 高凝状态→微血管病性溶血凝血因子缺乏→HELLP/DIC→反映凝血功能的严重程度和疾病的严重程度
生殖系统
- 绒毛的浅着床和胎盘血管痉挛
导致子宫胎盘血流灌注↓
血管窄、内皮损害、血浆成分及脂质沉积
胎盘血管急性动脉粥样硬化
胎盘功能下降→FGR、胎儿窘迫、胎盘早剥
对母儿的影响
对孕产妇的影响
胎盘早剥, 肺水肿,
凝血功能障碍, 脑溢血,
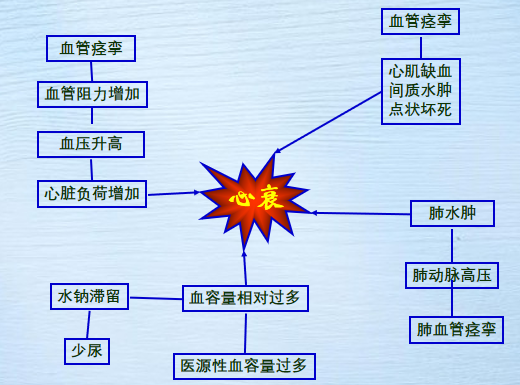
急性肾功能衰竭, 心衰
HELLP综合征(溶血,肝酶升高,血小板减少),
产后出血及产后血循环衰竭等并发症。
对胎儿影响
- 子宫血管痉挛所引起胎盘供血不足,胎盘功能减退。
- 致胎儿窘迫、胎儿生长受限、死胎、死产或新生儿死亡
临床表现
典型
- 高血压、蛋白尿、水肿
不典型:
可无症状
重症:
恶心、呕吐
头痛、眼花
抽搐、昏迷
胸闷、心悸
辅助检查:
1、血液检查包括血常规、血液粘稠度的检查及凝血功能方面的检查,以了解血液浓缩的情况及凝血功能有无异常。尿常规、血钾。
2、肝、肾功能的测定等,注意HELLP综合征
3、眼底检查:了解视网膜小动脉痉挛的程度,以便估计病情,指导治疗。
4、其他如心电图、胎盘功能的测定等。
治疗原则
基本原则:镇静、解痉、降压利尿、适时终止妊娠。
妊娠期高血压:休息镇静对症处理等一般治疗。(可致37周分娩)
子痫前期:解痉降压,必要时终止妊娠(可致34周分娩,若未达34周,可期待治疗)
子痫:及时控制抽搐发作,防治并发症,及时终止妊娠。(病情控制后2小时)
合并慢性高血压:降血压为主
母亲
- 无法控制的重度高血压(血压持续大于160/110mmHg,降压药物无效)
- 持续、难治性头痛
- 胃脘部或右上腹疼痛,止痛药物无效
- 视觉障碍,运动障碍或感觉异常
- 中风
- 心肌梗塞
- HELLP综合征
- 新发或加重的肾功能不全(血肌酐≥1.1mg/d1或高于2倍上限)
- 肺水肿
- 子痈
- 怀疑急性胎盘早剥或排除前置胎盘的其他产前出血
胎儿
- 胎儿监测异常
- 胎死宫内
- 母体发病时胎儿为无生机儿(致命异常或极端早产)
- 持续的脐动脉舒张末血流反向