前置胎盘&胎盘早剥
前置胎盘
- 掌握:各种类型前置胎盘的概念;前置胎盘的临床表现,诊断和处理。
- 熟悉:前置胎盘对孕妇、胎儿的影响及其鉴别诊断。
- 了解: 前置胎盘的病因。
定义(这是考点pym)
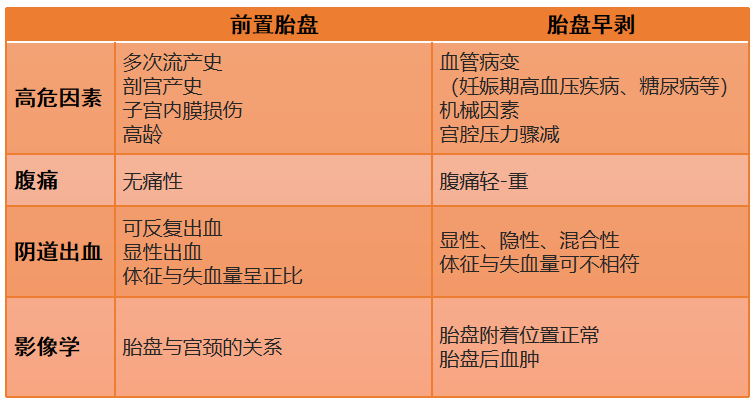
前置胎盘(placenta previa):妊娠28周后,胎盘附着于子宫下段,其下缘达到或覆盖宫颈内口,位置低于胎先露部。
子宫下段(子宫峡部):上端为解剖学内口,下段为组织学内口,子宫峡部非孕期长约1cm,妊娠期逐渐伸展变长、变薄,临产时可达7-10cm,形成子宫下段。

概述
前置胎盘是导致妊娠晚期阴道流血最常见的原因
病因不清(病因了解一下即可)
- 子宫内膜病变或损伤:多次流产、子宫手术、内膜炎症
- 胎盘异常:面积大,多胎妊娠胎盘
- 受精卵滋养层发育迟缓(复习“着床”的必备条件)
- 其他高危因素:剖宫产是独立的危险因素,高龄、吸烟、ART
分类(重点了解)
传统分类:根据胎盘覆盖宫颈内口的程度
由于子宫下段的拉伸,前置胎盘的类型可能发生变化,以最终产科处理前的状态确定。
- 完全性前置胎盘(中央性前置胎盘)
- 部分性前置胎盘
- 边缘性前置胎盘
- 低置胎盘:胎盘边缘距离宫颈内口<20mm,但未达到宫颈内口。
补充临床进展(最新修订的分类)
* 前置胎盘:胎盘覆盖宫颈内口,包括传统分型中的完全性和部分性前置胎盘。
* 低置胎盘:胎盘附着于子宫下段,胎盘边缘距离宫颈内口<2cm,但不覆盖。包括传统分型中的低置胎盘和边缘性前置胎盘。
凶险性前置胎盘(名解maybe,请看)
- 既往有剖宫产史或子宫肌瘤剔除术史,此次妊娠为前置胎盘,胎盘附着于原手术瘢痕部位者,常伴有胎盘粘连、植入和致命性大出血的风险高。
- 剖宫产手术史是前置胎盘的独立危险因素。
- 剖宫产史胎盘植入异常的独立预测因素。
临床表现
症状:妊娠晚期(孕中期亦可出现症状)无诱因、反复、无痛性阴道出血。
体征:
- 全身情况与阴道出血量呈正比(贫血、休克)
- 胎先露异常,先露高浮
- 耻骨联合上血管杂音
症状出现的孕周,严重程度与前置胎盘类型有关。
诊断
- 高危因素
- 典型症状
- 腹部体征
- 阴道检查
- 影像学检查
对母儿影响
- 产后出血
- 植入性胎盘
- 产褥感染
- 医源性早产
- 围产儿预后不良
处理
期待治疗
前提:孕妇安全的前提
目的:延长孕周;完成促胎肺成熟;转运至有条件的诊疗中心;完善术前准备
期待治疗的措施:
一般处理
纠正贫血:增加母体储备
促胎肺成熟:<34周近期可能分娩者,使用糖皮质激素(地塞米松、倍他米松)
止血:宫缩抑制剂
风险评估:阴道大出血的预测
终止妊娠
终止妊娠的时机:取决于阴道出血量、有无休克、孕周、胎儿是否成熟、胎儿是否存活、是否临产、前置胎盘类型、儿科救治能力。
母体状态;胎儿宫内状态;胎儿是否成熟?
分娩方式:剖宫产;阴道试产
术前评估:是否存在胎盘植入异常
(胎盘粘连、植入性胎盘、穿透性胎盘)
子宫填塞球囊
子宫压迫缝合术
血管栓塞术
(这是三个术中出血处理方式)
胎盘早剥
1、掌握胎盘早剥的定义、诊断。
2、熟悉胎盘早剥的并发症。
定义
胎盘早剥(placental abruption )
妊娠20周正常位置的胎盘在胎儿娩出前,部分或全部从子宫壁剥离,称为胎盘早剥。
病因:
血管病变(妊娠期高血压疾病、糖尿病、血管炎……)
机械性因素(车祸、局部撞击……)
宫腔压力骤减(胎膜破裂子宫容积骤缩,多胎分娩……)
其他因素
病理:底蜕膜出血,形成血肿
分类
按照是否有阴道出血,分为:
- 显性剥离
- 隐性剥离
——子宫胎盘卒中(要知道的)
库弗莱尔子宫
胎盘隐性剥离内出血急剧增多,胎盘后血液积聚,压力不断增加,血压浸入子宫肌层,引起肌纤维分离、断裂及变性。子宫表面紫蓝色瘀斑。
影响子宫收缩(血液浸润肌肉纤维)
凝血功能障碍(胎盘局部促凝物质)
临床表现
症状:阴道流血、腹痛,可伴有子宫张力增高和子宫压痛。
体征:
全身情况与阴道出血量可不呈正比(贫血、休克)
子宫高张,子宫压痛,板状腹
胎心异常,胎心消失
与胎盘剥离面积有关。
诊断
- 识别高危因素(妊娠期高血压疾病、糖尿病、自身免疫性疾病、外伤、仰卧位综合征等)
- 症状、体征
- 影像学检查(警惕后壁胎盘剥离)
- 实验室检查(DIC)
- 电子胎心监护
并发症(了解即可)
- 胎死宫内
- 弥漫性血管内溶血
- 失血性休克
- 急性肾衰竭
- 羊水栓塞
处理
(休克指数请知道)

总结(最喜欢的一集)
(请看啊啊啊!)