脑血管疾病
概述
一、概念
脑血管病(CVD)是各种原因所致的
脑血管病变或血流障碍引发的脑功能障碍。
绝大多数呈急性起病,称急性脑血管病,亦称卒中或中风(stroke),症状至少持续24小时。
二、流行病学
- CVD是神经系统常见病、多发病
- 是目前人类疾病三大死亡原因之一
- 50%~70%的存活者遗留瘫痪、失语等残疾
- 发病率100-300/10万
- 死亡率50-100/10万
- 北方高于南方,东部高于西部
- 男性高于女性
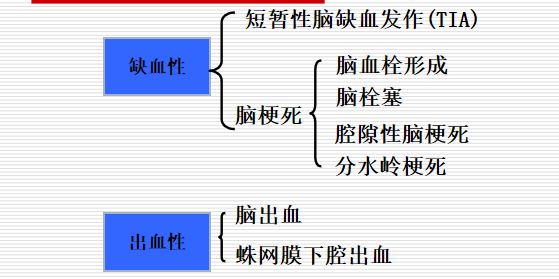
三、分类
四、脑部的血液供应
颈内动脉系统(前循环)
供应眼部及大脑半球前3/5部分,即额、颞、顶叶及基底节区血液
椎-基底动脉系统(后循环)
供应大脑半球后2/5部分、丘脑、内囊后肢后1/3、全部脑干、小脑血液。
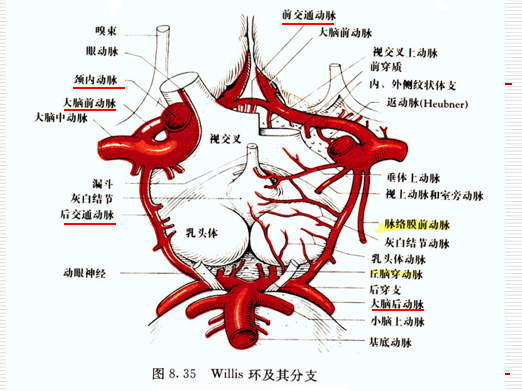
大脑动脉环(Willis环)
——联系前、后循环的重要吻合支,包括:
- 双侧大脑前动脉起始段
- 双侧颈内动脉末端
- 双侧大脑后动脉
- 双侧后交通动脉
- 前交通动脉
(前二后一)
五、脑血液循环调节及病理生理
- 血流量丰富(750~1000ml/min),占心搏出量20%
- 代谢极旺盛,脑组织耗氧量占全身的20%~30%
- 能量来源:糖有氧代谢
- 无能量储备,对缺血、缺氧十分敏感
- 不同组织对缺血、缺氧耐受(由弱到强):大脑皮质、海马、纹状体、小脑、脑干运动神经核
六、病因
- 血管壁病变
- 心脏病和血流动力学改变
- 血液成份和血液流变学改变
- 其他(炎症、感染等)
七、危险因素
- 不可控危险因素:
年龄、性别、种族、遗传因素 - 可控危险因素:
高血压、糖尿病、高脂血症、吸烟、心房纤颤、肥胖等
脑梗死
又称缺血性脑卒中(cerebral ischemic stroke),系由各种原因所致的脑血液供应障碍,使局部脑组织发生不可逆性损害,造成脑组织缺血、缺氧性坏死。
约占全部急性脑血管病的70%
发病机制
- 血栓形成
- 动脉栓塞
- 血流动力学异常
- 混合机制
脑血栓形成
- 多见于50-60岁以上的中、老年人
- 多在安静状态下发病
- 部分患者有头昏、肢体麻木、无力等短暂性脑缺血发作的前驱症状。
- 起病急,其局灶性体征多在发病后10余小时或1-2天达到高峰。
- 大多数患者意识清楚或仅有轻度意识障碍
- 大面积脑梗死时,可出现意识障碍,其至危及生命
临床表现
(不太会考很详细,但要知道主要症状,如三偏、失语等)
三偏综合征
(1)偏瘫
(2)偏身感觉障碍
(3)偏盲(这里一般指对侧同向偏盲)
1、颈内动脉
三偏、失语。一过性视力障碍和Horner征。颈内动脉搏动消退,血管杂音
2、大脑中动脉
- 主干:三偏综合征,完全性失语。
- 皮质支:面部及上肢为重的偏瘫偏身感觉障碍,
Broca失语(运动性失语,无法完整说出一句句子)(上分支);偏盲,Wernicke失语(下分支) 。 - 深穿支:三偏综合征,皮质下失语
3、大脑前动脉
对侧下肢瘫痪、感觉减退,可有尿失禁,强握反射,Broca失语。中枢性面舌瘫,上肢轻偏瘫(深穿支)
4、大脑后动脉
对侧同向偏盲及视力障碍等。丘脑综合征(深穿支)Weber综合症、Benedikt综合症(中脑脚间支)
5、椎动脉
一侧椎动脉可通过对侧椎动脉代偿而无明显症状
10%无法代偿,等同于基底动脉或双侧椎动脉,症状严重
6、小脑后下动脉
延髓背外侧综合症:眩晕、呕吐、交叉性感觉障碍、球麻痹、Horner症、共济失调
7、基底动脉
- 主干:眩晕,眼震,复视, 构音障碍、吞咽困难、共济失调等,病情迅速进展,可导致死亡
- 分支:脑桥腹外侧综合征(Millard-Gubler综合症)
闭锁综合征(locked-in syndrome)
基底动脉尖综合征
辅助检查
1、CT检查
24~48h,梗塞区出现低密度灶,脑干病变显示不良
2、MR检查
MRI清晰显示早期缺血性梗死
DWI发病2h内可显示病变
3、脑血管造影
发现血管狭窄及闭塞部位,显示动脉炎、动静脉畸形、动脉瘤、Moyamoya病
4、经颅多普勒(TCD)及劲动脉超声
发现颈动脉及颈内动脉狭窄、血流动力学改变、栓子
5、心电图、24小时动态心电图、心脏彩超:
明确有无房颤存在
心脏是否有附壁血栓
诊断
- 高血压、糖尿病、房颤病史患者突然发病
- 安静状态或活动中起病,病前可有TIA
- 症状数小时至数日出达高峰,出现局灶性神经功能缺损症状体征
- 可归因于某颅内动脉闭塞综合征
- CT或MRI检查发现梗死灶可以确诊
治疗
一般治疗
急性期治疗方案
1、监护,保持呼吸道通畅和吸氧
2、血压:①准备溶栓者: SP﹤185mmHg,DP﹤110mmHg。
②血压持续升高SP≧ 200mmHg或DP≧110mmHg, 心功能不全、主动脉夹层等,可予缓慢降压
3、血糖: ①血糖≧11.1mmol/L,胰岛素治疗
②血糖﹤2.8 mmol/L,10%-20%葡萄糖口服或静注
4、降颅压:甘露醇、速尿、甘油果糖、白蛋白
5、吞咽困难
6、发热、感染
7、上消化道出血
8、水电解质紊乱
9、心脏损伤
10、癫痫
11、深静脉血栓形成和肺栓塞
特殊治疗
超早期溶栓治疗
溶栓适应症(中国):
①年龄:18~80岁;
②具有明确的神经功能缺损症状体征,不缓解(肌力在3级以下,超过1小时)
③症状开始出现至静脉干预时间<4.5小时(rt-PA)或6小时(尿激酶);后循环适当放宽
④CT已排除颅内出血;
⑤患者及家属同意;
抗血小板聚集治疗:阿司匹林
①不适合溶栓且无禁忌症者,尽早口服阿司匹林150~300mg/d(I级推荐,A级证据),急性期后改为50 ~150mg/d
②溶栓治疗者,在溶栓24小时后开始应用阿司匹林(I级推荐,B级证据)
③不能耐受阿司匹林者,选用氯比格雷(III级推荐,C级证据)
抗凝治疗
不推荐无选择地早期抗凝治疗(对于中度到重度卒中患者不推荐)
- 脑保护治疗
- 血管内治疗
- 外科治疗
——开颅减压术、介入取栓、经皮腔内血管成形术和支架植入术 - 康复治疗:早期、个体化
——使存在残疾的卒中患者实现并维持最佳的躯体、智力、心理和社会功能,宜早期进行。 - 其他药物治疗:降纤——巴曲酶等、中药
- 神经保护治疗
——依达拉奉、胞磷胆碱 - 卒中单元的建立
卒中二级预防
- 改变生活方式:
- 控制血压:
目标值:糖尿病患者<130/80mmHg,
非糖尿病患者<140/90mmHg 。 - 控制血糖:
目标值:空腹血糖<6mmol/L,餐后2小时血糖<7.8mmol/L,HbA1c≤6.5%
二级预防
降脂治疗:
目标值:LDL<2.1mmol/L。
抗栓治疗:
拜阿司匹林100mg,qd。
脑栓塞
脑栓塞系指来自身体各部位的栓子,经颈A(应该是动脉?)或椎A进入颅内,阻塞脑血管,引起相应供血区脑组织缺血坏死,出现脑功能障碍。脑栓塞占脑卒中的15%-20%
病因
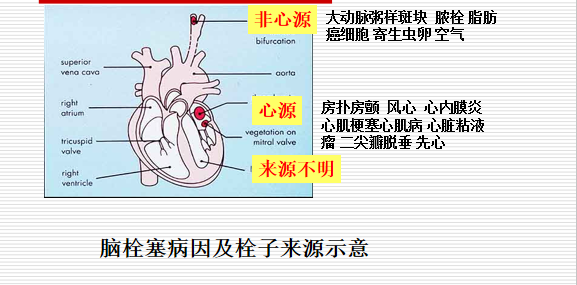
发病机制
大脑中动脉为栓子最易进入的血管,由于栓子突然堵塞动脉不但引起供血区的急性缺血,而且引起血管痉挛,使缺血范围更加扩大。脑栓塞引起的出血性梗塞占30-50%
临床表现
1.急骤起病,为所有脑血管疾病中发病最快的一种
2.完全性卒中,出现三偏、失语或其他脑局灶性症状
3.严重者可突然昏迷,全身抽搐,因脑水肿或颅内出血而使病情加重
4.原发病的症状:如瓣膜杂音、房颤等。如同时发生脑外的栓塞可有胸痛,咯血,呼吸困难,腹痛,皮肤淤斑等
辅助检查
- 头颅CT或MRI检查
- CSF
- 血象
- EKG、超声检查
- 胸部X线检查
诊断和鉴别诊断
诊断
典型病例根据急性起病,突然出现完全 性偏瘫的NS定位体征和有栓子来源的原发疾 病,结合影像学检查诊断不难。
鉴别诊断
应与脑血栓形成及脑出血鉴别
治疗
脑部病变治疗:
- 脑水肿时应先给脱水治疗。也可给予皮质激素。不主张应用溶栓治疗( 可出现出血;心脏内栓子脱落)
- 抗凝治疗: 确诊无出血性梗塞,非炎性栓子和无感染并发症
- 其他治疗同脑血栓形成
原发疾病治疗
腔隙性脑梗死
长期高血压引起脑深部白质及脑干穿通动脉病变和闭塞,导致缺血性微梗死,缺血、坏死和液化脑组织由吞噬细胞移走形成腔隙。约占脑梗死的20%,由于病变很小(0.2~15mm),常位于脑相对静区,许多病例临床上不能确认。临床通常依靠CT或MRI作出诊断。病理证实是最常见的高血压性脑血管病变
腔隙性综合征
纯运动性偏瘫
构音障碍——手笨拙综合征
纯感觉性卒中
共济失调性偏瘫
脑出血(ICH)
概念
- 原发性、非外伤性
- 脑实质出血
- 占急性脑血管病的20~30%
- 急性期病死率30%-40%,是急性脑血管病中病死率最高的
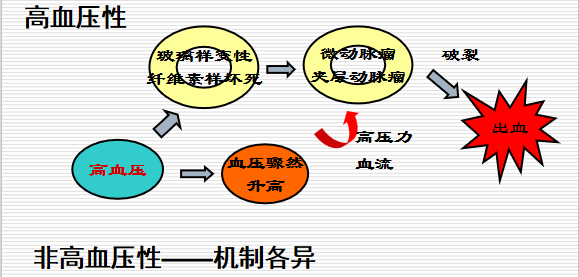
病因
- 高血压合并小动脉硬化:60%
- 动脉瘤或动静脉畸形:30%
- 血液病
- 梗死后出血
- 脑淀粉样血管病、脑动脉炎等
- 抗凝或溶栓治疗
发病机制
临床表现
- 多发于50岁以上高血压病患者
- 活动状态或情绪激动中急性起病,症状数小时达高峰
- 发病时血压高
- 有头痛、呕吐、不同程度意识障碍
- 局限性定位表现因出血部位及出血量而异
- 约10%的病例出现痫性发作
全脑症状
系出血、脑水肿和颅内压增高所致。出现头痛、呕吐、意识障碍、大小便失禁等
局灶症状
为出血破坏脑实质的症状,如三偏征,失语,交叉性瘫痪,中枢性面瘫等
壳核-内囊出血
临床最常见,约占脑出血的50-60%。壳核-内囊出血病灶对侧常出现偏瘫、偏身感觉障碍与偏盲的“三偏综合征”。双眼向病灶侧凝视,呈“凝视病灶”。优势半球病变可有失语。
丘脑出血
约占10%,常为丘脑膝状体动脉或丘脑穿动脉破裂出血,前者常为丘脑外侧核出血,后者常为丘脑内侧核出血。丘脑出血几乎都有眼球运动障碍,如下视麻痹、瞳孔缩小等。临床表现有明显的意识障碍甚至昏迷,对侧肢体完全性瘫痪,脑膜刺激征等。丘脑内侧或下部出血,出现双眼内收下视鼻尖,上视障碍,是丘脑出血的典型体征。
脑叶出血
又称皮质下白质出血,约占脑出血的10%,绝大多数呈急性起病,多先有头痛、呕吐或抽搐,甚至尿失禁等临床表现;意识障碍少而轻;偏瘫较基底节出血少见,而且较轻,有昏迷者多为大量出血压迫脑干所致。
脑干出血
90%以上的高血压所致的原发性脑干出血发生在脑桥,少数发生在中脑。
①中脑出血:侵犯一侧大脑脚则同侧动眼神经麻痹,伴对侧肢体瘫痪(Weber综合征)。
②脑桥出血:常迅速出现深昏迷,瞳孔明显缩小呈针尖样,但对光反射存在;四肢瘫痪,双侧锥体束体征阳性,高热,呼吸不规则,血压不稳;部分患者并发消化道出血,病情进行性恶化,多在短时间内死亡。
③延髓出血:一经出现很快死亡。
小脑出血
约占10%,好发于一侧小脑半球齿状核部位,多见于小脑上动脉的分支破裂出血,临床上可分为小脑半球和蚓部出血。多表现为突然发作的枕部头痛、眩晕、呕吐、肢体或躯干共济失调及眼球震颤等,当血肿影响到脑干和脑脊液循环通路时,出现脑干受压和急性梗阻性脑积水。小而局限的出血,多无意识障碍,只有CT检查方可确诊;重者短时间内迅速昏迷,发生小脑扁桃体疝可致突然死亡。也有部分患者呈进行性加重,逐渐出现昏迷和脑干受压的体征,如不能得到及时正确的治疗,多在48小时内死亡。
脑室出血
分为原发性和继发性两种。原发性脑室出血表现为血液成分刺激引起的脑膜刺激征和脑脊液循环梗阻引起的颅内压增高症状;继发性脑室出血除了具有上述原发性脑室出血的临床特征外,还同时伴有原发性出血灶导致的神经功能障碍
(这文字看的我恶心,鬼才背这个)
辅助检查
- CT检查 :首选。圆形或卵圆形均匀高密度影,可显示血肿的部位、大小、临近水肿带、有否移位及是否破入脑室
- MRI:可判断大致的出血时间
- 血管造影(DSA):寻找出血原因
血肿量的计算
简易计算法(单位:ml)
血肿量(V)=1/2×L×S×slice
(L为血肿最大长轴, S为血肿短轴, slice为CT层面数)
(这nm会考他就xxx吧)
诊断
- 发病年龄——中老年
- 活动中或情绪激动时起病
- 症状在数分钟~数小时达高峰
- 脑局灶性神经功能缺损症状、体征
- 颅高压症状
- CT检查可以确诊
- 既往多有高血压病史
治疗
内科治疗
一般处理:卧床,保持呼吸道通畅,保持水、电解质、酸碱平衡,通便等
降颅内压
- 有颅内高压者
- 快速静滴、推注甘露醇0.25-1.0g/kg
- 静注速尿、甘油果糖、白蛋白
- 轻度过度通气
- 亚低温
- 去骨瓣减压术、脑室出血穿刺引流术等
调整血压
对于脑出血急性期收缩压大于180mmHg或舒张压大于100mmHg,可予平稳降压治疗,并密切观察血压变化
止血治疗
明确患者出血原因:
- 凝血因子缺乏?(凝血因子替代治疗)
- 口服华法林?(停服华法林,输注新鲜冰冻血浆、凝血酶原复合物,同时静脉应用维生素K)
- 肝素?(鱼精蛋白中和)
- 血小板质量、数量异常?(输注血小板)
调控血糖
应监测血糖水平,建议将血糖控制在6-9mmol/L之间。
局部亚低温
防治并发症
- 感染:抗感染治疗
- 应激性溃疡:PPI、H2受体阻滞剂
- 痫性发作:抗癫痫药物治疗(不预防性治疗)
- 深静脉血栓形成:低分子肝素
外科治疗
手术适应症:
①年龄不大,生命体征平稳心肾功能正常
②小脑出血>10ml或直径>3cm
③基底节区中等量以上出血(壳核出血>30ml,丘脑>15ml)
④重症脑室出血(脑室铸型)
康复治疗
生命体征平稳、病情不进展者,宜尽早进行
蛛网膜下腔出血(SAH)
- 脑底部或脑表面的病变血管非外伤性破裂,血液直接流入蛛网膜下腔引起的一种临床综合征。
- 约占急性脑卒中的10%,出血性卒中的20%
病因及发病机制
- 颅内动脉瘤:最常见,50~80%
先天性、高血压性、感染性 - 血管畸形:10%,AVM(动静脉畸形)
- 其它:moyamoya病(脑底异常血管网病)、颅内肿瘤、垂体卒中、血液病等
- 部分原因不明:原发性中脑周围出血
临床表现
- 青壮年多见,男女均可发病
- 发病诱因——剧烈运动、激动、用力咳嗽排便等
突然出现剧烈的爆炸样头痛,少部分颈背痛 - 可有意识障碍或精神症状,少数有癫痫发作
- 脑膜刺激征阳性
- 其它症状:眼部症状、动脉瘤定位症状等
常见并发症
- 再出血:起病4周内,第2周多见
- 脑血管痉挛:早期3-5天,迟发性5-15天,继发脑梗死
- 脑积水:急性2天内(嗜睡、思维缓慢,重症表现为急性颅高压、脑干受压甚至死亡)
亚急性2-4周内(痴呆、步态异常、尿失禁) - 其它:癫痫发作、低钠血症
辅助检查
CT检查 :
首选,早期诊断,可检出90%以上的SAH
腰穿
若CT不能确诊SAH, 可腰穿检查,均匀一致血性CSF,压力增高
DSA
发现动脉瘤、动静脉畸形、烟雾病等病因
TCD
监测SAH后脑血管痉挛情况
诊断
高度提示SAH
- 突发剧烈头痛伴呕吐\颈强等脑膜刺激征
- 伴或不伴意识模糊\反应迟钝
- 检查无局灶性神经体征
临床确诊SAH
- CT证实脑池和蛛网膜下腔高密度出血征象
- 腰穿压力明显增高和血性CSF
治疗
- 控制继续出血
- 脱水降颅压
- 防治继发性脑血管痉挛
- 防治再出血
- 防治并发症
- 寻找出血原因、治疗原发病和预防复发
内科治疗
- 绝对卧床休息4—6周,避免引起血压及颅内压增高的诱因,对症处理
- 降低颅内压:抗脑水肿
- 防治再出血,用抗纤维蛋白溶解剂(止血芳酸)
- 防治脑血管痉挛—钙拮抗剂
- 脑脊液置换疗法
外科治疗
根治动脉瘤、动静脉畸形
动脉瘤:动脉瘤颈夹闭术/动脉瘤切除术/ 动脉瘤栓塞术
动静脉畸形:
手术可择期进行